Демодекоз — это кожное заболевание, вызванное условно-патогенным клещом рода Demodex. Чаще всего речь идет о Demodex folliculorum и Demodex brevis, которые обитают в сальных железах и волосяных фолликулах человека. В норме эти клещи присутствуют на коже большинства людей и не вызывают проблем. Однако при определенных условиях они начинают активно размножаться, что приводит к воспалительной реакции кожи.

Заболевание чаще поражает лицо, особенно участки с повышенной сальностью — лоб, нос, щеки, подбородок, но может проявляться и на веках, шее, груди, спине. Демодекоз нередко маскируется под другие кожные болезни, такие как розацеа или акне, поэтому требует точной диагностики.
Демодекоз не является классической инфекцией — клещи демодекс являются частью нормального микробиома кожи. Проблема возникает тогда, когда нарушается баланс между микроорганизмами и защитными механизмами кожи. Клещи начинают интенсивно размножаться, вызывая воспаление, раздражение и повреждение кожного барьера.
Заболевание может быть острым или хроническим.
Хроническая форма часто сопровождается длительными ремиссиями и рецидивами, особенно на фоне стресса, гормональных сбоев или других нарушений иммунной защиты. Демодекоз не представляет угрозы для жизни, но может вызывать серьезные косметические и психологические проблемы, особенно если поражает лицо.
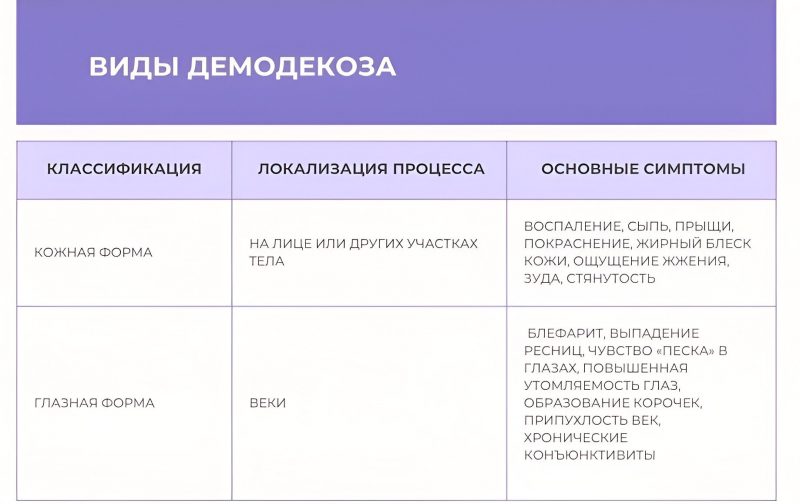
Существует несколько классификаций демодекоза. По локализации процесса выделяют кожную форму и глазную.
Кожная форма проявляется воспалением и сыпью на лице или других участках тела. Эта форма чаще всего приводит к жалобам на прыщи, покраснение и жирный блеск кожи. Иногда она сопровождается ощущением жжения, зуда и стянутости.
Глазная форма (офтальмодемодекоз) чаще поражает веки и сопровождается блефаритом, выпадением ресниц, чувством «песка» в глазах и повышенной утомляемостью глаз. Иногда наблюдается образование корочек у основания ресниц, припухлость век и хронические конъюнктивиты.
Также различают первичный и вторичный демодекоз. Первичный возникает у людей без других кожных заболеваний, а вторичный развивается на фоне уже существующей патологии, например, розацеа или себорейного дерматита.
Клиническая картина демодекоза разнообразна и зависит от формы и степени активности клещей. На коже лица часто появляются покраснение, сыпь, утолщение эпидермиса. Симптомы нарастают постепенно, что может приводить к поздней диагностике.
Наиболее частые проявления включают:
Важно понимать, что при выраженном течении заболевания может присоединяться вторичная инфекция, усиливающая воспаление и усложняющая лечение.
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
Основной причиной заболевания является чрезмерная активность клещей Demodex, которая развивается на фоне снижения местного иммунитета и нарушения баланса кожной микрофлоры.
К предрасполагающим факторам относятся:
Эти факторы не являются прямой причиной демодекоза, но создают условия, при которых клещи начинают активно размножаться и повреждать кожу.

Диагностика демодекоза начинается с осмотра дерматологом или офтальмологом (при глазной форме). Заподозрить заболевание можно по характерным симптомам, особенно при их устойчивом течении и неэффективности обычных средств от акне.
Для подтверждения диагноза проводится лабораторное исследование соскоба кожи или ресниц с последующим микроскопическим анализом.
Врач выявляет наличие клещей и их количество. Превышение определенного порога (обычно более 5–6 клещей на 1 см² кожи или более 1 клеща на ресницу) подтверждает активную форму демодекоза.
Иногда применяются более современные методы, включая ПЦР, но микроскопия остается основным способом диагностики. Важно сдавать анализ до начала лечения, поскольку многие препараты могут искажать результаты.
Терапия демодекоза требует комплексного подхода и индивидуального подбора схемы. В первую очередь назначаются местные акарицидные препараты — мази, кремы или гели, содержащие метронидазол, бензилбензоат, перметрин или серу. Они подавляют активность клещей и уменьшают воспаление.
При выраженном воспалении или присоединении бактериальной инфекции добавляются противовоспалительные и антибактериальные средства. В некоторых случаях требуется системная терапия, включая антибиотики или препараты, регулирующие работу сальных желез.
Обязательно проводится коррекция ухода за кожей: исключаются жирные кремы, агрессивные средства, пилинги. Косметика должна быть некомедогенной и гипоаллергенной. При глазной форме лечение подбирает офтальмолог — назначаются специальные капли, мази, гигиенические процедуры для век.
Длительность лечения может составлять от нескольких недель до 2–3 месяцев. Устойчивый результат достигается только при регулярном и последовательном применении всех назначенных препаратов.
Профилактика направлена на поддержание здоровья кожи и исключение факторов, способствующих активизации клещей. Необходимо избегать частого контакта кожи с агрессивными веществами, перегрева, стресса.
Важно использовать индивидуальные полотенца и средства гигиены, регулярно менять наволочки, дезинфицировать очки и мобильные телефоны, особенно при склонности к высыпаниям. Не рекомендуется применять гормональные мази без назначения врача.
Также следует избегать длительного пребывания на солнце и перегрева кожи лица. При первых признаках покраснения или высыпаний лучше обратиться к дерматологу, чтобы начать лечение на раннем этапе и предотвратить осложнения.
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
В прямом смысле — нет. Клещи Demodex есть у большинства людей, но заболевание развивается только при определенных условиях. Однако при тесном контакте и общей гигиене (например, с использованием общих полотенец) возможна передача.
Цель лечения — не полное уничтожение клещей, а нормализация их количества и восстановление кожного иммунитета. При правильной терапии можно добиться устойчивой ремиссии.
Да, но только средствами, рекомендованными врачом. Косметика должна быть легкой, некомедогенной и без агрессивных добавок.
Рецидивы возникают при несоблюдении гигиены, повторном использовании зараженной косметики, стрессе и гормональных сбоях. Поэтому профилактика после лечения не менее важна.
Улучшения обычно заметны через 2–4 недели, но полное восстановление требует времени. Не стоит прекращать терапию при первом улучшении — курс должен быть завершен полностью.
За более подробной информацией и консультацией обращайтесь к нашим врачам. Записаться к ним можно через координаторов по телефонам: